Исследование реакции зрачков является неотъемлемым этапом рутинной рефракции. Этот не хитрый, но крайне информативный тест, который не отнимает много времени. Он проводится в качестве предварительных тестов после сбора анамнеза и до объективной рефракции. В этот исследовании мы будем выявлять прямую и содружественную реакцию зрачка на свет, реакцию на приближение, а также реакцию на переменный свет, или относительный афферентный зрачковый дефект (зрачок Маркуса Гунна — The Marcus Gun pupil, RAPD).
Этот тест позволяет выявить такие патологии, как:
-
Тонический зрачок (синдром Эйди — Adie’sTonic Pupil);
-
Зрачок Аргайла Робертсона (D. Argyll Robertson pupil);
-
Синдром Горнера (Horner’s Syndrome);
-
Парез III пары черепных нервов (глазодвигательного нерва, 3-rd nerve palsy);
-
Афферентный зрачковый дефект.
Ни один другой тест не даст вам возможность выявить эти патологии, тем более за несколько секунд. При исследовании зрачков необходимо определить:
-
диаметр зрачков;
-
форму зрачков;
-
зрачковый рефлекс;
-
зрачковые реакции
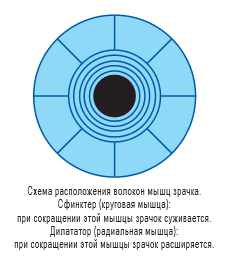
За диаметр зрачка отвечают две мышцы, которые находятся в радужной оболочке глаза: сфинктер (круговая мышца, при сокращении которой зрачок сужается) и дилататор (радиальная мышца, при сокращении которой зрачок расширяется). Нормальным диаметром зрачка следует считать 2—4 мм при ярком освещении и 4—8 мм при сумеречном освещении. Действие парасимпатической нервной системы стимулирует сфинктер, вызывая сужение зрачка, а симпатическая нервная система — дилататор, вызывая расширение зрачка. Воздействие света на один глаз вызывает равную и симметричную билатеральную реакцию зрачков обоих глаз (содружественная реакция зрачков). Зрачок служит моторным индикатором глазодвигательной системы, а также функционирования сетчатки. Неврологический механизм контроля диаметра зрачка достаточно сложен, тем не менее, оптометристу в своей работе необходимо исследовать зрачковые реакции.
Диаметр зрачка зависит от интенсивности освещённости сетчатки, рефлекса на приближение, уровня адаптации сетчатки к уровню освещения. Кроме того, имеется супрануклеарное влияние на зрачки лобной и затылочной долей головного мозга, находящихся над претектальной областью ствола головного мозга, а также от расположенной ниже ретикулярной формации. Если человек бодрствует, его зрачок находится в постоянном движении, физиологическом тонусе. Это непрерывное изменение диаметра зрачка не является патологией, несмотря на то, что может быть симптомом таких заболеваний, как энцефалит, шизофрения, катаракта, геморрой и пр. Диаметр зрачка и его реакции зависят от возраста. Зрачок новорожденного миотичен (сужен), и он становится шире в первую декаду жизни (до 10 лет) ребёнка. Начиная со второй декады (после 20 лет) и далее, зрачок неуклонно сужается. Амплитуда реакции зрачка на продолжительный световой раздражитель (не менее 3-х секунд) уменьшается с возрастом. Снижение тормозящего действия симпатической нервной системы ядром Якубовича—Эдингера—Вестфаля является механизмом возрастного миоза в условиях низкого освещения. Зрачок выполняет три основные функции: 1) регулирует поступление в глаз светового потока; 2) уменьшает сферические и хроматические аберрации; 3) увеличивает глубину фокуса. Если зрачок широкий, уровень аберраций высок, а если зрачок узкий, периферические лучи отсекаются и не достигают сетчатки глаза, что приводит к уменьшению действия аберраций. Однако, при сужении зрачка, дифракция света у его края становится значительным фактором уменьшения ретинального изображения, что перевешивает преимущество миоза и увеличения глубины фокуса. Оптимальным диаметром зрачка является 2—4 мм. Обычно оптометрист в своей ежедневной практике сталкивается с достаточно ограниченным набором зрачковых патологий: в основном это симпатический парез (синдром Горнера), нарушение рефлекса на приближение и анизокория. Крайне редко при парезе глазодвигательного нерва наблюдается нарушение реакции зрачков без окуломоторных или сенсорных нарушений. Зрачковые аномалии могут быть связаны с нарушениями в работе симпатической/парасимпатической нервной системы или с патологией мышц радужной оболочки, а также с нарушением проводимости зрительного пути. Зрачковые аномалии могут быть двусторонними или односторонними. При одностороннем нарушении будет наблюдаться анизокория (разница в диаметре зрачков правого и левого глаза).
Миотический (суженный) зрачок следует ожидать в следующих случаях:
-
Пожилой возраст;
-
Гиперметропия;
-
Сахарный диабет;
-
Повреждение ствола головного мозга;
-
Внутриглазное воспаление;
-
Приём медикаментов. Мидриатический (расширенный) зрачок следует ожидать в следующих случаях:
-
Детский возраст;
-
Светлые глаза;
-
Миопия;
-
Тревожный, беспокойный пациент;
-
Приём медикаментов;
-
Травма, механическое повреждение, инородное тело глаза;
-
Системные заболевания.
В следующем выпуске будет продолжение данной статьи.
Наталья Ринская